Fumo e Parodontite
Le malattie Parodontali e Peri-implantari sono delle condizioni infiammatorie croniche che colpiscono i tessuti di supporto del dente (o dell’impianto) in seguito ad un notevole accumulo di placca batterica nel cavo orale.
La severità (gravità) e il rischio di progressione di queste patologie sono fortemente influenzate da diversi fattori a cui il paziente è esposto nel corso della vita; siano essi fattori sistemici (come potrebbe essere il Diabete) o fattori ambientali, primo tra tutti il Fumo.
Studi scientifici degli ultimi decenni hanno permesso di identificare il fumo di sigaretta come un vero fattore di rischio correlato alla malattia parodontale, la cui esposizione si associa ad un aumento da 2 a 3 volte della probabilità di sviluppare parodontite clinicamente evidente.
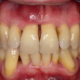
La nuova classificazione delle malattie parodontali ha infatti messo in evidenza quanto l’assunzione di nicotina possa influire negativamente sulla salute orale del paziente, favorendo l’insorgenza della malattia parodontale (prima ‘Piorrea’) nei suoi stadi più gravi; aumento della profondità di sondaggio, perdita di attacco clinico e di supporto osseo con infine un maggior rischio di perdita di denti ed edentulia rispetto ai soggetti non fumatori.
Anche l’esito di un eventuale trattamento terapeutico (non chirurgico, chirurgico o rigenerativo), risulta essere così più sfavorevole.
La parodontite quindi nei soggetti fumatori avanza più rapidamente con uno sviluppo più severo e refrattario ad ogni tipo di trattamento.
È stato inoltre stimato anche un aumento del rischio di manifestazione di malattie peri-implantari associate all’assunzione di tabacco, con netto incremento del tasso di insuccesso degli impianti dentali.
Dalla letteratura emerge come l’effetto nocivo del fumo di sigaretta sia ‘dose-dipendente’ e con un importante impatto per i soggetti giovani, nei quali il 51% del rischio di sviluppare malattia parodontale è associato al fumo.
Spesso l’influenza negativa del fumo sulla salute orale del paziente non viene percepita, risulta difficile intercettare il problema ‘precocemente’ in quanto la nicotina ha effetti che mascherano i primi sintomi della malattia parodontale, primo tra tutti il sanguinamento.
Il Fumo infatti agisce alterando il sistema immunitario dell’ospite che produce, nei confronti dell’accumulo di placca batterica, una risposta infiammatoria ridotta, (rendendolo cioè ‘ipo-responsivo’), per cui inefficace, con conseguente calo della vascolarizzazione periferica, celando quello che potrebbe rappresentare il primo campanello d’allarme della malattia, il sanguinamento.
Comporta inoltre anche problemi legati all’estetica del sorriso del paziente e non solo; tende a macchiare le superfici degli elementi dentari, predisponendole ad un maggior accumulo di placca e tartaro, problemi di alitosi e perdita del gusto.
Studi recenti hanno poi preso in considerazione l’effetto delle sigarette elettroniche e di quelle tradizionali in relazione alla Parodontite, dimostrando come in termini di parametri clinici parodontali e riduzione dei livelli di citochine pro-infiammatorie, alterazione dei polimorfonucleati (fondamentali nella risposta contro le infezioni come sopra descritto), si siano avuti gli stessi effetti sfavorevoli.
Questo permette di capire meglio, dunque, come l’entità di distruzione dei tessuti parodontali sia strettamente correlata alla quantità e alla frequenza di assunzione di nicotina in tutte le sue forme, sia essa tramite sigarette tradizionali che elettroniche; e come il suo effetto nocivo abbia un notevole e sfavorevole impatto sul paziente, compromettendo la sua salute sistemica e parodontale.
La dimostrazione che gli ex-fumatori abbiano livelli più bassi di rischio di andare incontro all’insorgenza della parodontite e il fatto che la netta riduzione (se non la cessazione) di tale stile di vita comportino miglioramenti in termini di salute generale per il paziente, rappresentano un’importante evidenza che deve indirizzare verso l‘abbandono di tale abitudine.
Le cosiddette attività di counseling possono essere quindi riconosciute come strumento utile nel motivare il paziente, con l’obiettivo di raggiungere non solo la sua ‘compliance’ e quindi un buon controllo placca attraverso le manovre di igiene orale che questi svolge quotidianamente, ma anche modificandone lo stile di vita scorretto, migliorando così la prognosi della malattia.
La promozione della modifica dello stile di vita può quindi essere interpretato da un lato come un obiettivo da raggiungere per il paziente, dall’altro come parte integrante del piano di trattamento terapeutico per il clinico.







Lascia un Commento
Vuoi partecipare alla discussione?Sentitevi liberi di contribuire!